当院の指針
安全管理の指針
患者さんが安心して質の高い医療を受けるためにはスタッフ一人ひとりが患者さんの安全を守る意識を持つことは当たり前のことです。しかしながら、近年の医療の高度化、複雑化によって、スタッフ個人の努力だけでは医療安全の確保は困難になってきています。
のだ眼科・血管内科クリニックの医療安全管理に関する基本的な考え方は、人は過ちを犯すという前提に立ち、過ちを誘発しないように環境整備を行うこと、また過ちが重大な医療事故などに発展しないように院内のシステムを常に「改善」することにあります。更に言えば、医療安全管理は医療の質とともにあり、医療の質を「改善」することと同時に取り組むべきと考えています。
日頃より質の高い安心・安全な医療を提供するためには、環境整備を優先課題として捉え、スタッフ全員で取り組んでまいりたいと思います。
- 医療安全会議
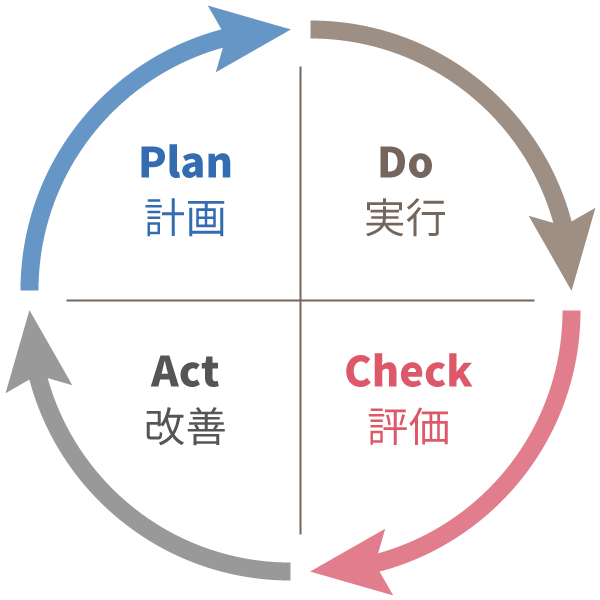
- 「医療安全会議」を設置し、内部より医療安全の問題点を発見・改善いたします。各職種の立場で、医療事故防止の為、業務マニュアルの見直しやPCDAサイクル(※)に沿った業務改善活動を行っています。
-
※PCDAサイクル
サイクルを構成する以下の4段階の頭文字をつなげたもの。
この4段階を順次進めていき、最後のActを次のPDCAサイクルにつなげていく。螺旋を描くように1周ごとにサイクルを向上させて、継続的に業務改善することを言います。- Plan(計画):従来の実績や将来の予測などをもとにして業務計画を作成する
- Do(実施・実行):計画に沿って業務を行う
- Check(点検・評価):業務の実施が計画に沿っているかどうかを確認する
- Act(処置・改善):実施が計画に沿っていない部分を調べて処置をする
- 患者さんの声
- 患者さんからの生のご意見・ご要望をいただき、私たちの対応や提供できる医療の品質についての評価をおこなってまいります。その声の数々を大切にすると共に、日々感謝と反省を繰り返しながら改善策を協議してまいります。
- 職員教育について
- 「医療事故をゼロにすること」は極めて困難です。如何に困難であっても努力なしに目標を達成出来ません。クリニックでは「医療者個人」・「医療チーム」の観点から職員教育を工夫し医療事故やミスを未然に防止ために研鑽してまいります。また、常日頃より患者さんの目線に立った考え方を身につけたいと考えます。
院内感染対策の指針
1 総則
1-1.基本理念
われわれ医療従事者には、患者の安全を確保するための不断の努力が求められている。医療関連感染の発生を未然に防止することと、ひとたび発生した感染症が拡大しないように可及的速やかに制圧、終息を図ることは医療機関の義務である。のだ眼科・血管内科クリニック(以下「当院」とする)においては、本指針により院内感染対策を行う。
1-2.用語の定義
1)院内感染
病院・医院環境下で感染した全ての感染症を院内感染と言い、院内という環境で感染した感染症は、院外で発症しても院内感染という。逆に、院内で発症しても、院外(市井)で感染した感染症は、院内感染ではなく、市井感染という。
2)院内感染の対象者
院内感染の対象者は、患者、見舞人、訪問者、医師、看護師、医療従事者、その他職員、さらには院外関連企業の職員等を含む。
1-3.本指針について
1)策定と変更
本指針(院内指針、手順書と言うべきもの:以下同様)は当院長が策定したものである。また、多くの職員の積極的な参加を得て適宜変更するものであり、変更に際しては最新の科学的根拠に基づかなければならない。
2)職員への周知と遵守率向上
本指針に記載された各対策は、全職員の協力の下に、遵守率を高めなければならない。
- 院長は、現場職員が自主的に各対策を実践するよう自覚を持ってケアに当たるよう誘導し、現場職員を教育啓発し、自ら進んで実践して行くよう動機付けをする。
- 就職時初期教育、定期的教育、必要に応じた臨時教育を通して、全職員の感染対策に関する知識を高め、重要性を自覚するよう導く。
3)本指針の閲覧
職員は患者との情報の共有に努め、患者およびその家族等から本指針の閲覧の求めがあった場合には、これに応じるものとする。
2 院長または院内感染管理者の業務
院長または院長が適任と判断した院内感染管理者が中心となって、すべての職員に対して組織的な対応と教育・啓発活動をする。
- 定期的診療所内監視を行って、現場の改善に努力する。
- 院内感染管理者は、重要事項を定期的に院長に報告する義務を有する。
- 重要な検討事項、異常な感染症発生時および発生が疑われた際は、院内感染管理者はその状況および患者/院内感染の対象者への対応等を、院長へ報告する。
- 異常な感染症が発生した場合は、速やかに発生の原因を究明し、改善策を立案し、実施するために全職員への周知徹底を図る。
- 職員教育(集団教育と個別教育)の企画遂行を積極的に行う。
3 院内感染に関わる従業者に対する研修
- 就職時の初期研修は、院長あるいは院内感染管理者あるいはそれにかわる十分な実務経験を有する指導者が適切に行う。
- 継続的研修は、年2回程度開催する。また、必要に応じて、臨時の研修を行う。これらは職種横断的に開催する。
- 学会、研究会、講習会など、施設外研修を適宜施設内研修に代えることも可とする。
- これらの諸研修の開催結果、あるいは、施設外研修の参加実績(開催または受講日時、出席者、研修項目)を、記録保存する。
4 感染症の発生時の対応と発生状況の報告
アウトブレイクあるいは異常発生は、迅速に特定し、対応する。
- 施設内の各領域別の微生物の分離率ならびに感染症の発生動向から、医療関連感染のアウトブレイクあるいは異常発生をいち早く特定し、制圧の初動体制を含めて迅速な対応がなされるよう、感染に関わる情報管理を適切に行う。
- 必要に応じて地域支援ネットワーク、日本環境感染学会認定教育病院を活用し、外部よりの協力と支援を要請する。日本感染症学会施設内感染対策相談窓口(厚労省委託事業http://www.kansensho.or.jp/ )へのファックス相談を活用する。
- 報告の義務付けられている病気が特定された場合には、速やかに保健所に報告する。
5 院内感染対策推進方策等
5-1.手指衛生
手指衛生は、感染対策の基本であるので、これを遵守する。
- 手指衛生の重要性を認識して、遵守率が高くなるような教育、介入を行う。
- 手洗い、あるいは、手指消毒のための設備/備品を整備し、患者ケアの前後には必ず手指衛生を遵守する。
- 手指消毒は、手指消毒用アルコール製剤による擦式消毒、もしくは、石けんあるいは抗菌性石けん(クロルヘキシジン・スクラブ剤、ポビドンヨード・スクラブ剤等)と流水による手洗いを基本とし、これを行う。
- 目に見える汚れがある場合には、石けんあるいは抗菌性石けんと流水による手洗いを行う。
- アルコールに抵抗性のある微生物に考慮して、適宜石けんと流水もしくは抗菌石けんと流水による手洗いを追加する。
5-2.微生物汚染経路遮断
微生物汚染(以下汚染)経路遮断策としてアメリカ合衆国疾病予防管理センター Centers for Disease Control and Prevention(CDC)の標準予防策(Jane D Siegel et al. Guideline for Isolation
Precautions: Preventing Transmission of Infectious Agents in Healthcare Settings 2007.
http://www.cdc.gov/ncidod/dhqp/pdf/guidelines/Isolation2007.pdf)、および、5-7.付加的対策で詳述する感染経路別予防策を実施する。
- 血液・体液・分泌物・排泄物・あるいはそれらによる汚染物などの感染性物質による接触汚染または飛沫汚染を受ける可能性のある場合には手袋、ガウン、マスクなどの個人用防護具personal protective equipment(PPE)を適切に配備し、その使用法を正しく認識、遵守する。
- 呼吸器症状のある患者には、咳による飛沫汚染を防止するために、サージカルマスクの着用を要請して、汚染の拡散を防止する。
5-3.環境清浄化
患者環境は、常に清潔に維持する。
- 患者環境は質の良い清掃の維持に配慮する。
- 限られたスペースを有効に活用して、清潔と不潔との区別に心がける。
- 流しなどの水場の排水口および湿潤部位などは必ず汚染しているものと考え、水の跳ね返りによる汚染に留意する。
- 床に近い棚(床から30cm以内)に、清潔な器材を保管しない。
- 薬剤/医療器材の長期保存を避ける工夫をする。特に、滅菌物の保管・使用にあたっては注意を払う。
- 手が高頻度で接触する部位は1日1回以上清拭または必要に応じて消毒する。
- 床などの水平面は時期を決めた定期清掃を行い、壁やカーテンなどの垂直面は、汚染が明らかな場合に清掃または洗濯する。
- 汚物室置場などの湿潤箇所は、日常的な衛生管理に配慮する。
- 清掃業務を委託している業者に対して、感染対策に関連する重要な基本知識に関する、清掃員の教育・訓練歴などを確認し、必要に応じて教育、訓練を行う(業務責任者より再教育を要請するも可)。
5-4.患者の技術的隔離
感染症患者の技術的隔離により他の患者を病原微生物から保護する。
- 空気感染、飛沫感染する感染症では,患者にサージカルマスクを着用してもらう。
- 空気感染、飛沫感染する感染症で、隔離の必要がある場合には、移送関係者への感染防止(N95微粒子用マスク着用など)を実施して、適切な施設に紹介移送する。
- 接触感染する感染症で、入院を必要とする場合は、感染局所を安全な方法で被覆して適切な施設に紹介移送する。
5-5.消毒薬適正使用
消毒薬は、一定の抗菌スペクトルを有するものであり、適用対象と対象微生物を十分に考慮して適正に使用する。
- 生体消毒薬と環境用消毒薬は、区別して使用する。ただし、アルコールは、両者に適用される。
- 生体消毒薬は、皮膚損傷、組織毒性などに留意して適用を考慮する。
- 塩素製剤などを環境に適用する場合は、その副作用に注意し、濃度の高いものを広範囲に使用しない。
- 高水準消毒薬(グルタラール、過酢酸、フタラールなど)は、環境の消毒には使用しない。
- 環境の汚染除去(清浄化)の基本は清掃であり、環境消毒を必要とする場合には、清拭消毒法により汚染箇所に対して行う。
5-6.抗菌薬適正使用
抗菌薬は、不適正に用いると、耐性株を生み出したり、耐性株を選択残存させる危険性があるので、対象微生物を考慮し、投与期間は可能な限り短くする。
- 対象微生物と対象臓器の組織内濃度を考慮して適正量を投与する。
- 細菌培養等の検査結果を得る前でも、必要な場合は、経験的治療empiric therapy を行わなければならない。
- 特別な例を除いて、1つの抗菌薬を長期間連続使用することは厳に慎まなければならない(数日程度が限界の目安)。
- 抗メチシリン耐性黄色ブドウ球菌(MRSA)薬、カルバペネム系抗菌薬などの使用状況を把握しておく。
- バンコマイシン耐性腸球菌(VRE)、MRSA、多剤耐性緑膿菌(MDRP)など特定の多剤耐性菌を保菌していても、無症状の症例に対しては、抗菌薬の投与による除菌は行わない。
5-7.付加的対策
疾患及び病態等に応じて感染経路別予防策(空気予防策、飛沫予防策、接触予防策)を追加して実施する。次の感染経路を考慮した感染対策を採用する。
5-7-1. 空気感染(粒径5μm以下の粒子に付着。長時間、遠くまで浮遊する)
- 麻疹
- 水痘(播種性帯状疱疹を含む)
- 結核
- 重症急性呼吸器症候群(SARS)、高病原性鳥インフルエンザ等のインフルエンザ、ノロウイルス感染症等も状況によっては空気中を介しての感染の可能性あり
5-7-2. 飛沫感染(粒径5μmより大きい粒子に付着、比較的速やかに落下する)
- 侵襲性B型インフルエンザ菌感染症(髄膜炎、肺炎、喉頭炎、敗血症を含む)
- 侵襲性髄膜炎菌感染症(髄膜炎、肺炎、敗血症を含む)
- 重症細菌性呼吸器感染症
- ジフテリア(喉頭)
- マイコプラズマ肺炎
- 百日咳
- 肺ペスト
- 溶連菌性咽頭炎、肺炎、猩紅熱(乳幼児における)
- ウイルス感染症(下記のウイルスによって惹起される疾患)
- アデノウイルス
- インフルエンザウイルス
- ムンプス(流行性耳下腺炎)ウイルス
- パルボウイルスB19
- 風疹ウイルス
- 新興感染症
- 重症急性呼吸器症候群(SARS)
- 高病原性鳥インフルエンザ
- その他
5-7-3. 接触感染(直接的接触と環境/機器等を介しての間接的接触とがある)
- 感染症法に基づく特定微生物の胃腸管、呼吸器、皮膚、創部の感染症あるいは定着状態(以下重複あり)
- 条件によっては環境で長期生存する菌(MRSA、Clostridium difficile、Acinetobacter baumannii、VRE、MDRPなど)
- 小児におけるrespiratory syncytial(RS)ウイルス、パラインフルエンザウイルス、ノロウイルス、その他腸管感染症ウイルスなど
- 接触感染性の強い、あるいは、乾燥皮膚に起こりうる皮膚感染症
- ジフテリア(皮膚)
- 単純ヘルペスウイルス感染症(新生児あるいは粘膜皮膚感染)
- 膿痂疹
- 封じ込められていない(適切に被覆されていない)大きな膿瘍、蜂窩織炎、褥瘡
- 虱寄生症
- 疥癬
- 乳幼児におけるブドウ球菌癤
- 帯状疱疹(播種性あるいは免疫不全患者の)
- 市井感染型パントン・バレンタイン・ロイコシジン陽性(PVL+)MRSA感染症
- 流行性角結膜炎
- ウイルス性出血熱(エボラ、ラッサ、マールブルグ、クリミア・コンゴ出血熱:これらの疾患は、最近、飛沫感染の可能性があるとされている)
5-8.地域支援
施設内に専門家がいない場合は、専門家を擁するしかるべき組織に相談し、支援を求める。
- 地域支援ネットワークを充実させ、これを活用する。
- 対策を行っているにもかかわらず、医療関連感染の発生が継続する場合もしくは院内のみでは対応が困難な場合には、地域支援ネットワークに速やかに相談する。
- 専門家を擁しない場合は、日本環境感染学会認定教育病院に必要に応じて相談する(http://www.kankyokansen.org/nintei/seido.html)。
- 感染対策に関する一般的な質問については、日本感染症学会 施設内感染対策相談窓口(厚労省委託事業)にファックスで質問を行い、適切な助言を得る(http://www.kansensho.or.jp/)。
5-9.予防接種
予防接種が可能な感染性疾患に対しては、接種率を高めることが最大の制御策である。
- ワクチン接種によって感染が予防できる疾患(B型肝炎、麻疹、風疹、水痘、流行性耳下腺炎、インフルエンザ等)については、適切にワクチン接種を行う。
- 患者/医療従事者共に接種率を高める工夫をする。
5-10.職業感染防止 医療職員の医療関連感染対策について十分に配慮する。(5-2.をも参照)
- 針刺し防止のためリキャップを原則的には禁止する。
- リキャップが必要な際は、安全な方法を採用する。
- 試験管などの採血用容器その他を手に持ったまま、血液などの入った針付き注射器を操作しない。
- 廃棄専用容器を対象別に分けて配置する。
- 使用済み注射器(針付きのまま)その他、鋭利な器具専用の安全廃棄容器を用意する。
- 安全装置付き器材の導入を考慮する。
- 前項5-9-1)に記載した如く、ワクチン接種によって職業感染予防が可能な疾患に対しては、医療従事者が当該ワクチンを接種する体制を確立する。
- 感染経路別予防策に即した個人用防護具(PPE)を着用する。
- 結核などの空気予防策が必要な患者に接する場合には、N95以上の微粒子用マスクを着用する。
5-11.患者への情報提供と説明
患者本人および患者家族に対して、適切なインフォームドコンセントを行う。
- 疾病の説明とともに、感染防止の基本についても説明して、理解を得た上で、協力を求める。
- 必要に応じて感染率などの情報を公開する。